معرفی دکتر سلیمان نوری متخصص پوست و مو در مشهد
دکتر سلیمان نوری مدیریت کلینیک مانا مشهد دکتر سلیمان نوری، یکی از متخصصین برجسته و باسابقه در زمینه پوست و مو در مشهد است. ایشان با دارا بودن بورد تخصصی درماتولوژی و عضویت در سازمان نظام پزشکی ایران، از معتبرترین پزشکان در این حوزه به شمار میآید. با بیش از یک دهه تجربه و ارائه خدمات گسترده در زمینه زیبایی و سلامت پوست، دکتر نوری توانسته اعتماد بسیاری از بیماران و مراجعین را جلب کند. ایشان در طی این سالها بهعنوان پزشکی دلسوز و متخصصی ماهر در سطح شهر مشهد شناخته شدهاند. خدمات کلینیک زیبایی مانا به مدیریت دکتر سلیمان نوری کلینیک مانا، که تحت مدیریت دکتر نوری فعالیت میکند، یکی از پیشرفتهترین مراکز در زمینه خدمات پوست، مو، و زیبایی در مشهد محسوب میشود. این کلینیک مجهز به پیشرفتهترین تکنولوژیها و دستگاهها بوده و خدماتی با کیفیت بالا را ارائه میدهد. خدمات این کلینیک شامل موارد زیر است: کاشت ریش و سبیل لیزر موی زائد (دستگاه کندلا ۲۰۲۳ و لیزر تیتانیوم) هایفو تراپی (دستگاه دابلوگلد ۲۰۲۳) جراحی بلفاروپلاستی جراحی بوکال فت تزریق چربی به صورت و زیر چشم لیفت صورت ساکشن غبغب سانترال لب اندولیفت صورت و غبغب لیفت با نخ یا سیابسیژن جوانسازی صورت لاغری موضوعی بوتاکس مزوتراپی و پی ار پی هیرفیلر زیبایی زنان (لابیاپلاستی، هودکتومی وایتنینگ، تایتینینگ، خشکی واژن) دستگاه های کلینیک مانا: دستگاه اندولیفت دستگاه دابلوگولد ۲۰۲۳ دستگاه Cm Slim آنجلا دستگاه کرایولیئولیز ۴ بعدی ۲۰۲۳ دستگاه فارادایک جدیدترین دستگاه سایناشور الیت پلاس دستگاه لیزر کندلا و تیتانیوم کلینیک مانا همچنین دارای محیطی آرام، بهداشتی و استاندارد است که حس اطمینان و رضایت را برای بیماران فراهم میآورد. کاشت ابرو به روش دکتر سلیمان نوری (کاشت ابرو دکتر سلیمان نوری مشهد) دکتر نوری از باسابقهترین پزشکان در زمینه کاشت ابرو در مشهد است. این روش تحت نظر وی با دقت بالا و با استفاده از جدیدترین تکنیکهای روز دنیا انجام میشود. ایشان در کاشت ابرو نهتنها بر اساس معیارهای زیبایی شناسی، بلکه با توجه به ساختار چهره و نیاز هر بیمار عمل میکنند. روش های کاشت ابرو توسط دکتر سلیمان نوری شامل برداشت فولیکولهای مو از قسمتهای مناسب و انتقال دقیق آن به ناحیه ابرو میباشد که نتیجهای طبیعی و دائمی به همراه دارد. بسیاری از مراجعین، کاشت ابرو توسط ایشان را به عنوان یکی از بهترین و مطمئنترین خدمات در مشهد میشناسند. دکتر سلیمان نوری بلفاروپلاستی دکتر سلیمان نوری یکی از پزشکان باتجربه در زمینه جراحیهای زیبایی، بهخصوص بلفاروپلاستی است. این جراحی برای رفع افتادگی پلک، کاهش پف زیر چشم و جوانتر شدن چهره انجام میشود. دکتر نوری با دقت و مهارتی که دارد، توانسته نتایج طبیعی و رضایتبخشی برای بیمارانش بهدست بیاورد. اگر به دنبال یک جراح خوب برای بلفاروپلاستی هستید، مشاورههای دقیق و حرفهای او میتواند کمک کند تا تصمیم درستی بگیرید. تجربه و تخصص دکتر سلیمان نوری در جراحی پلک و درمان مشکلات پوستی جراحی پلک (بلفاروپلاستی) یکی دیگر از خدمات تخصصی دکتر سلیمان نوری است. این روش برای رفع افتادگی پلک و بهبود ظاهر چشمها انجام میشود و دکتر نوری با تسلط بالا و دقت فراوان توانسته نتایج رضایتبخشی را برای بیماران خود رقم بزند. درمان مشکلات پوستی نظیر خشکی پوست، شوره و لکهای پوستی نیز از خدمات کلیدی ایشان است که با استفاده از روشهای علمی و داروهای تخصصی انجام میگیرد. دلایل محبوبیت دکتر نوری در مشهد دکتر نوری به دلایل زیر از محبوبیت ویژهای برخوردار است: مهارت و دقت بالا: دقت زیاد در انجام هر خدمت و استفاده از تکنیکهای روز دنیا. توجه به بیماران: ارائه مشاوره کامل پیش از انجام هر خدمت و توضیح شفاف روشها و نتایج احتمالی. تجهیزات پیشرفته: استفاده از دستگاهها و تکنولوژیهای مدرن برای انجام خدمات مختلف. رضایت بیماران: تجربه بالای مراجعین از نتایج موفقیتآمیز خدمات ایشان، گواهی بر کیفیت خدمات ارائهشده است. محیط آرام و حرفهای: کلینیک مانا با فراهم کردن فضایی استاندارد، تجربهای راحت را برای بیماران ایجاد میکند. نظرات در مورد دکتر سلیمان نوری مشهد در سایت های مختلف دکتر سلیمان نوری، متخصص پوست و مو در مشهد، نظرات مختلفی از مراجعین خود دریافت کرده است. بیشتر بیماران از دانش و مهارتهای تخصصی ایشان در زمینههای مختلف زیبایی، از جمله کاشت مو و ابرو، جراحی پلک (بلفاروپلاستی)، تزریق ژل و بوتاکس، و لیزر، بسیار راضی هستند. برخی از بیماران به ویژه از کاشت ابرو و جراحی پلک که در این زمینه تخصص دارند، ستایش کردهاند Behtarino پذیرش24 در عین حال، برخی بیماران اشاره داشتهاند که ممکن است زمان انتظار برای ویزیت نسبتاً طولانی باشد، ولی رفتار مثبت و حرفهای دکتر و تیم درمانی اغلب مورد تحسین قرار گرفته است پذیرش24 پزشک خوب بسیاری از مراجعهکنندگان تجربه مثبتی در ارتباط با خدمات کلینیک مانا داشته و توصیه میکنند که به ایشان مراجعه کنید پزشک ۲۴ پزشک خوب بسیاری از مراجعین از مهارتهای تخصصی دکتر نوری و تیم درمانی کلینیک مانا رضایت دارند. به ویژه در زمینه کاشت مو و ابرو، جراحی پلک (بلفاروپلاستی) و تزریق ژل، نتیجه درمانها مورد تحسین قرار گرفته است Behtarino پزشک ۲۴ پزشک خوب برخی بیماران از زمان انتظار برای دریافت خدمات انتقاد کردهاند، ولی رفتار مثبت و حرفهای دکتر و کادر درمانی معمولاً مورد ستایش قرار میگیرد. در کل، بیماران زیادی تجربه خوبی از خدمات کلینیک مانا داشته و به دیگران توصیه میکنند که به این مرکز مراجعه کنند پذیرش24 پزشک خوب صحبت های دکتر سلیمان نوری در مورد بلفاروپلاستی چشم های شرقی صحبت های دکتر نوری در خصوص ساکشن غبغب کلینیک مانا مشهد نی نی سایت در نی نی سایت، کاربران نظرات مختلفی درباره کلینیکهای مشهد مطرح کردهاند. برخی کاربران از خدمات و پزشکان کلینیکهایی مانند کلینیک مانا ابراز رضایت کردهاند و تجربه مثبتی از مراجعه داشتهاند. همچنین در موارد دیگر، کلینیکهای دیگری مانند کلینیک باران هاشمیه یا آریانا نیز توصیه شدهاند، بسته به نوع خدمات زیبایی یا لیزر مورد نظر. برای اطلاعات بیشتر یا جزییات دقیقتر میتوانید در نی نی سایت به تاپیکهای مرتبط با این کلینیکها مراجعه کنید، زیرا کاربران تجربههای شخصی خود را در آنجا به اشتراک میگذارند و اطلاعات مفیدی مانند هزینهها و پزشکان متخصص نیز ارائه شده است. دکتر سلیمان نوری نی نی سایت در نینی سایت، نظرات مختلفی درباره دکتر سلیمان نوری مطرح شده است. به نظر میرسد
لیزر درمانی برای جای زخم و بخیه
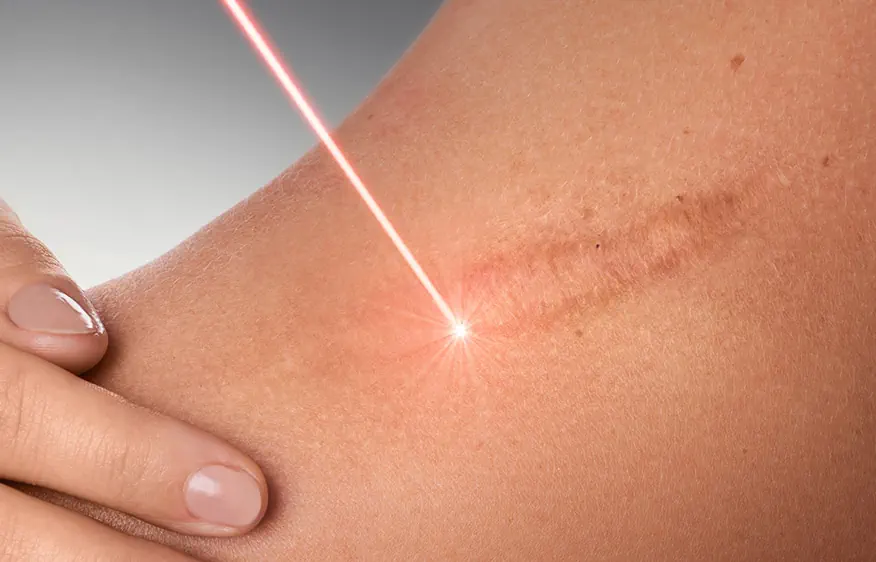
لیزر درمانی برای جای زخم و بخیه پوست به عنوان یکی از حساسترین اعضای بدن نیاز به مراقبت ویژهای دارد و بخیهها به عنوان بخشی از فرآیند بهبودی میتوانند باعث ایجاد جای زخم شوند. خوشبختانه، روشهای مختلفی برای درمان و کاهش جای بخیه وجود دارد که میتواند به بازگشت ظاهر طبیعی پوست کمک کند. روشهای درمانی برای کاهش جای بخیه: لیزر درمانی: لیزر CO2: این نوع لیزر برای درمان جای زخمهای عمیق و بافتهای ناهمگون بسیار مؤثر است. این روش به تحریک کلاژنسازی و بازسازی بافتهای پوستی کمک میکند. لیزر فرکشنال: این نوع لیزر به درمان عارضههای سطحی و ناهماهنگیهای رنگ پوست کمک میکند. میکرونیدلینگ: این روش با ایجاد میکرو سوراخهایی در پوست به تحریک فرآیند ترمیم و کلاژنسازی کمک میکند و میتواند به بهبود بافت و کاهش جای زخمها منجر شود. پرکنندهها (فیلرها): استفاده از فیلرها میتواند به پر کردن بافتهای آسیب دیده و کاهش نمای ظاهری جای زخمها کمک کند. کرمها و سرمهای مخصوص: محصولاتی که حاوی ترکیباتی مانند سیلیکون، ویتامین E و عصارههای طبیعی هستند، میتوانند به کاهش نمای زخمها کمک کنند. جراحی ترمیمی: در موارد شدید، جراحی ترمیمی میتواند به بازسازی پوست و کاهش جای بخیهها کمک کند. نکات مهم: تشخیص پزشک: انتخاب نوع درمان مناسب باید بر اساس نوع و شدت جای زخم و شرایط پوستی فرد انجام شود و پزشک متخصص بهترین گزینه را تعیین میکند. مراقبتهای بعد از درمان: پیروی از مراقبتهای بعد از درمان (مانند استفاده از کرمهای مرطوبکننده و محافظت از پوست در برابر آفتاب) برای بهبود سریعتر و کاهش خطر بروز زخمهای جدید بسیار مهم است. در نهایت، مشاوره با یک پزشک متخصص پوست میتواند به شما کمک کند تا بهترین روش درمانی را برای وضعیت خاص خود انتخاب کنید و به نتایج مطلوبی دست یابید. عمق و اندازه زخم، محل آسیب، سن، عوامل ژنتیکی، جنسیت و نژاد میتوانند نقش مهمی در روند بهبودی و کیفیت بافت جدید داشته باشند. مزایای لیزر درمانی برای جای زخم و بخیه: بهبود بافت پوست: لیزرها با هدف قرار دادن لایههای عمیق پوست، به ترمیم بافت و تحریک تولید کلاژن کمک میکنند که منجر به بهبود بافت پوست میشود. دقت و کنترل: درمانهای لیزری به صورت کنترلشده و دقیق انجام میشوند که خطرات مرتبط با روشهای دیگر را کاهش میدهد. این دقت باعث میشود که فقط نواحی آسیبدیده تحت تأثیر قرار گیرند. نتایج بلندمدت: درمانهای لیزری معمولاً نتایج پایدار و بلندمدتی دارند، به همین دلیل افرادی که به دنبال راهحلهایی با اثرات ماندگار هستند، این روش را انتخاب میکنند. عدم درد و خونریزی: لیزر درمانی معمولاً بدون درد و خونریزی انجام میشود. این موضوع باعث میشود که این روش برای افرادی که نگران عوارض جانبی هستند، گزینهای مناسب باشد. بهبود رنگ و بافت پوست: پس از انجام لیزر، پوست معمولاً صافتر و روشنتر میشود و این بهبود در کیفیت پوست به کاهش نمای ظاهری زخمها کمک میکند. نکات پایانی: پیگیری مراقبتهای بعد از درمان: برای دستیابی به بهترین نتایج، پیگیری مراقبتهای پس از درمان بسیار مهم است. این شامل استفاده از کرمهای محافظ و آبرسان و همچنین اجتناب از آفتابسوختگی میشود. مشاوره پزشکی: برای انتخاب بهترین روش درمانی و ارزیابی وضعیت خاص خود، مشاوره با پزشک متخصص پوست توصیه میشود. استفاده از لیزر به عنوان یک روش پیشرفته برای کاهش جای زخم و بخیه میتواند به بهبود کیفیت زندگی افراد کمک کند و اعتماد به نفس آنها را افزایش دهد. قبل از انجام لیزر برای رفع جای بخیه، رعایت برخی اقدامات ضروری میتواند به بهبود نتایج درمان و کاهش عوارض جانبی کمک کند. در زیر به مهمترین اقدامات قبل از لیزر و مراقبتهای بعد از آن اشاره میشود: اقدامات ضروری قبل از لیزر جای بخیه عدم مصرف داروهای ضدالتهابی: از مصرف داروهای ضدالتهابی غیراستروئیدی مانند ایبوپروفن و ناپروکسن و همچنین داروهای گیاهی مانند جینکوبیلوبا و سیر خودداری کنید. پرهیز از آفتاب: یک ماه قبل از درمان، از آفتاب گرفتن و استفاده از سولاریوم پرهیز کنید. همچنین از قرار گرفتن در معرض نور مستقیم آفتاب به مدت طولانی اجتناب کنید. عدم استفاده از روشهای اپیلاسیون: دو هفته قبل از درمان از انجام اپیلاسیون و استفاده از کرمهای موبر پرهیز کنید. پرهیز از کرمهای لایهبردار: استفاده از کرمهای لایهبردار را دو هفته قبل از درمان متوقف کنید. عدم مصرف دخانیات و الکل: دو هفته قبل از درمان، استعمال سیگار و نوشیدن الکل را کنار بگذارید، زیرا این عوامل میتوانند بهبود پوست را مختل کنند. عدم استفاده از محصولات آرایشی: دو روز قبل از درمان، از استفاده از عطر، دئودورانت، لوسیون و کرمها خودداری کنید. پرهیز از داروهای رقیقکننده خون: از مصرف داروهای رقیقکننده خون مانند آسپرین اجتناب کنید. عدم استفاده از محصولات حاوی اسید گلیکولیک یا رتینوئید: دو هفته قبل از درمان، از مصرف این محصولات خودداری کنید. مراقبتهای بعد از لیزر جای بخیه استفاده از کرم ضدآفتاب: از یک کرم ضدآفتاب باکیفیت استفاده کنید و از قرار گرفتن در معرض نور آفتاب خودداری کنید. پرهیز از محیطهای پرخطر: تا بهبودی کامل ناحیه درمان از حضور در استخرها، باشگاهها و محیطهای مشابه خودداری کنید. تعداد جلسات لیزر تعداد جلسات لازم بسته به نوع و شدت جراحت یا عارضه پوستی توسط پزشک تعیین میشود. عوارض لیزر جای زخم و بخیه عوارض جانبی ممکن است شامل موارد زیر باشد: خارش قرمزی تورم درد خونریزی این عوارض معمولاً بعد از چند روز برطرف میشوند، اما اگر ادامه پیدا کنند، ممکن است به عفونت منجر شوند و نیاز به مراجعه به پزشک باشد. رعایت این توصیهها میتواند به بهبود نتایج درمان و کاهش عوارض جانبی کمک کند و در نهایت بهبودی بهتری را برای بیماران به ارمغان آورد. 🌟 درمان پیشرفته با لیزر CO2 در کلینیک مانا 🌟 آیا به دنبال راهی موثر برای بهبود کیفیت پوست خود هستید؟ در کلینیک مانا، با استفاده از فناوری پیشرفته لیزر CO2، راه حلی کارآمد و مطمئن برای درمان جای زخم، سوختگی و نواقص پوستی شما ارائه میدهیم. ✨ مزایای لیزر CO2 در کلینیک مانا: عمق نفوذ بالا: این لیزر قوی توانایی نفوذ به لایههای عمیق پوست را دارد و به بازسازی و ترمیم آن کمک میکند. نتایج پایدار: با درمان با لیزر CO2، شما به نتایج ماندگاری دست خواهید یافت که زیبایی پوست شما را بهبود میبخشد. روند
سلولیت و روشهای درمان آن
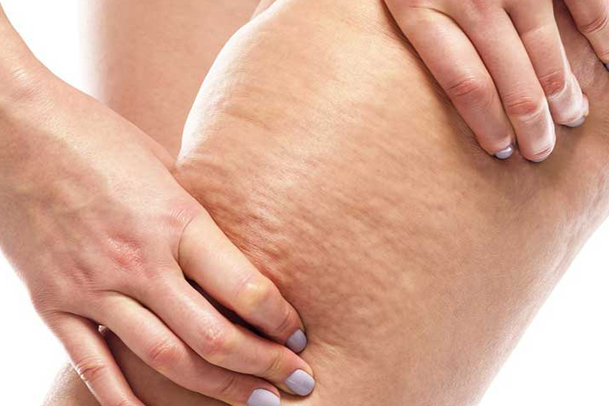
سلولیت و روشهای درمان آن سلولیت به خاطر تجمع چربی زیر پوست و تأثیر آن بر روی رشتههای همبند سازی پوست ایجاد میشود. این موضوع میتواند منجر به ظهور ناهمواریهایی روی سطح پوست شود که بسیاری از افراد به دلیل تأثیر منفی آن بر روی ظاهر پوست، نگران آن هستند. برای کاهش یا رفع سلولیت، میتوان به روشهای مختلفی از جمله: تغذیه سالم: مصرف غذاهای حاوی فیبر و کاهش مصرف چربیهای اشباع شده و قندها. ورزش منظم: فعالیتهای بدنی میتوانند به سوزاندن چربی و تقویت عضلات کمک کنند. هیدراته ماندن: نوشیدن آب کافی به حفظ سلامت پوست و کاهش چربی کمک میکند. ماساژ و درمانهای موضعی: برخی از درمانهای موضعی و ماساژها میتوانند به بهبود جریان خون و کاهش ظاهر سلولیت کمک کنند. روشهای پزشکی: در برخی موارد، میتوان از درمانهای غیرجراحی مانند لیزر یا RF برای کاهش سلولیت استفاده کرد. افراد مستعد ابتلا به سلولیت میتوان عوامل زیر را به عنوان عوامل خطر ابتلا به سلولیت برشمرد: سن: با افزایش سن، پوست ضعیفتر میشود و خطر ابتلا به سلولیت بیشتر میشود. چاقی: افراد چاق به دلیل تجمع بیشتر چربی در زیر پوست، بیشتر مستعد ابتلا به سلولیت هستند. مشکلات پا: تورم و زخم در پاها میتواند احتمال عفونت را افزایش دهد. سابقه سلولیت: افرادی که در گذشته به سلولیت مبتلا شدهاند، احتمال عود آن در آنها بین 8 تا 20 درصد است. عوامل محیطی: قرار گرفتن در معرض آب آلوده و برخی از جانداران میتواند خطر ابتلا به سلولیت را افزایش دهد. سایر مشکلات پوستی: بیماریهای پوستی مانند آبله مرغان و اگزما میتوانند خطر عفونت را بالا ببرند. ورم لنفاوی: این مشکل میتواند به ترکهای پوست و ورود باکتریها به بدن منجر شود. سایر بیماریها: بیماریهای کبدی یا کلیوی میتوانند خطر ابتلا به سلولیت را افزایش دهند. دیابت: کنترل ناکافی دیابت میتواند به مشکلات پوستی و زخمهای آن منجر شود. سیستم ایمنی ضعیف: افراد مسن یا مبتلا به HIV و افرادی که شیمی درمانی یا رادیوتراپی میکنند، بیشتر در معرض خطر هستند. مشکلات گردش خون: گردش خون ضعیف میتواند به گسترش عفونت کمک کند. جراحی یا جراحت: این موارد میتوانند خطر ابتلا به عفونت را افزایش دهند. مصرف داروی داخل وریدی: استفاده از سوزنهای آلوده و تزریق داروها میتواند به عفونت و آبسه در زیر پوست منجر شود. انواع سلولیت میتوان انواع سلولیت را به شکل زیر خلاصه کرد: 1. سلولیت سبک (Soft Cellulite) ویژگیها: به صورت ناهمواری و افتادگی سطح پوست در نواحی بازو، ران و کفل بروز میکند. علت: تجمع چربی در این نواحی بیشتر از سایر نواحی بدن است. علائم: درد ندارد و وقتی لمس میشود، حالتی ژلهای و لرزان دارد. درمان: تغییر رژیم غذایی و ورزش روزانه بهترین روش برای از بین بردن این نوع سلولیت است. 2. سلولیت سخت (Hard Cellulite) ویژگیها: نوع شدیدتری از سلولیت که ممکن است در افرادی با وزن مناسب نیز رخ دهد. علائم: لمس آن ممکن است با درد همراه باشد و برآمدگیها عمیقتر از سلولیت سبک هستند. تشخیص: شبیه پوست پرتقال و با درد همراه است. درمان: معمولاً با ورزش و رژیم غذایی درمان نمیشود و نیاز به مراجعه به پزشک دارد. 3. سلولیت ادماتیک (Edematous Cellulite) ویژگیها: شدیدترین نوع سلولیت که به دلیل عدم جریان مناسب خون به وجود میآید. علائم: بسیار دردناک و ممکن است نشستن را دشوار کند. ورم و آماس دارد و ممکن است فرم طبیعی پا را تحت تأثیر قرار دهد. گستره: معمولاً در نواحی زانوها و رانها بروز میکند و در موارد پیشرفته نادر است. 4. سلولیت عفونی (Cellulitis) ویژگیها: نوعی عفونت باکتریایی که پوست و بافت زیر جلد را درگیر میکند. علائم: سطح قرمز و گسترش تدریجی آن. با ایجاد شکاف در پوست و ورود میکروبها به زیر پوست ایجاد میشود. اهمیت درمان: این نوع سلولیت نیاز به درمان فوری دارد زیرا میتواند به گسترش عفونت منجر شود. نواحی مستعد سلولیت سلولیت بیشتر در نواحی خاصی از بدن ایجاد میشود که شامل کشاله ران و قسمت بیرونی آن، باسن و لگن، داخل و بیرون بازو، قسمت داخلی زانو، شکم و پهلو، و همچنین اطراف مچ پا میباشد. این نواحی به دلیل تجمع چربی و ضعف در بافت همبند بیشتر در معرض ایجاد سلولیت قرار دارند و به همین دلیل، مراقبت و توجه به این مناطق در پیشگیری و درمان سلولیت اهمیت دارد. روشهای درمان سلولیت روشهای درمان سلولیت متنوع و شامل تکنیکهای مختلفی هستند که میتوانند به طور موقت یا دائمی ظاهر آن را بهبود بخشند. در ادامه، به معرفی برخی از بهترین روشها پرداخته میشود: لیپوساکشن: این روش با استفاده از مکش چربیها را از نواحی مختلف بدن خارج میکند. با وجود اینکه لیپوساکشن به طور مؤثری چربیها را از بین میبرد، ممکن است موجب گودی پوست شود و سلولیتها را حذف نکند. به همین دلیل معمولاً پیشنهاد میشود که این روش با لیزردرمانی ترکیب شود. لیزردرمانی: در این روش، دستگاه لیزر روی پوست حرکت میکند و گرمای آن موجب تجزیه چربیها و کاهش پیوندهای فیبری میشود که باعث بهبود ظاهر سلولیت میگردد. آر اف (فرکانس رادیویی): این روش با استفاده از انرژی فرکانس رادیویی چربیها را از بین میبرد و باعث صاف شدن پوست و کاهش برجستگیها میشود. مزوتراپی: در این روش با تزریق موادی مانند کافئین و آنزیم به ناحیه دارای سلولیت، به کاهش آن کمک میشود. تأثیر مزوتراپی کمتر از سایر روشهاست و به طور کامل مشخص نیست که کدام مواد اثر بیشتری دارند. سابسیژن: این تکنیک با استفاده از سوزن، نوارهای سخت سلولیت را شکسته و کاهش میدهد و به بهبود گودی پوست ناشی از سلولیت کمک میکند. سلولاز: این روش لیزری نوارهای سخت زیر پوست را از بین میبرد و به ضخیم شدن پوست کمک میکند. تغییرات معمولاً پس از چند جلسه درمان قابل مشاهده است. کرایولیپولیز: در این روش از دستگاهی استفاده میشود که با ایجاد مکش خلا، بافت پوست را بالا میآورد و با صفحات خنککننده تماس پیدا میکند که به کاهش چربی کمک میکند. کربوکسیتراپی: در این روش گاز کربندیاکسید زیر پوست تزریق میشود که تأثیر مثبتی بر روی چربیها دارد. ممکن است در طول درمان درد کمی احساس شود و کبودی موقتی ایجاد گردد. کرمهای رفع سلولیت: برخی محصولات حاوی کافئین یا رتینول میتوانند به بهبود
رفع تیرگی زیر چشم

رفع تیرگی زیر چشم تیرگی زیر چشم یکی از مشکلات رایج زیبایی است که به دلایل مختلفی از جمله افزایش تولید ملانین، گشاد شدن عروق خونی، کمبود خواب، استرس، افزایش سن، عوامل ژنتیکی و حتی رژیم غذایی نامناسب ایجاد میشود. این تیرگی باعث میشود فرد خسته، پیر یا ناسالم به نظر برسد و از همین رو در حوزه زیباییشناسی بسیار اهمیت دارد. با پیشرفت علم پزشکی، روشهای متعددی برای درمان تیرگی و گودی زیر چشم به وجود آمده است که هر کدام بسته به علت ایجاد تیرگی و شدت آن مؤثر هستند. برخی از روشهای درمانی شامل: کرمهای موضعی روشنکننده: این کرمها حاوی موادی مانند ویتامین C، رتینول، کوجیک اسید یا هیدروکینون هستند که به کاهش تولید ملانین و روشن شدن پوست کمک میکنند. لیزر درمانی: لیزر با هدف قرار دادن ملانین و عروق خونی، به بهبود ظاهر تیرگی زیر چشم کمک میکند. این روش مناسب برای کاهش تیرگیهای ناشی از رنگدانههای اضافی و گشاد شدن عروق است. میکرونیدلینگ: تحریک تولید کلاژن و بهبود بافت پوست از طریق میکرونیدلینگ میتواند در کاهش تیرگی و گودی مؤثر باشد. تزریق فیلر: برای افرادی که دچار گودی و فرورفتگی زیر چشم هستند، تزریق فیلر مانند اسید هیالورونیک میتواند حجم از دست رفته را بازگردانده و ظاهر پوست را جوانتر و شادابتر کند. PRP (پلاسمای غنی از پلاکت): این روش از خون خود فرد برای ترمیم و بازسازی بافتهای آسیب دیده استفاده میکند و میتواند به جوانسازی و بهبود تیرگی زیر چشم کمک کند. مراقبتهای خانگی: تغییرات سبک زندگی مثل داشتن خواب کافی، مصرف آب بیشتر، استفاده از کرمهای ضدآفتاب و کاهش استرس میتواند از بروز تیرگی زیر چشم جلوگیری کند. بهتر است قبل از انتخاب هر روشی، علت دقیق تیرگی توسط پزشک تشخیص داده شود تا بهترین روش درمانی انتخاب گردد. علت سیاهی زیر چشم تیرگی زیر چشم میتواند ناشی از عوامل مختلفی باشد که در ادامه به تشریح این علل میپردازیم: ژنتیک: ویژگیهای پوستی مانند ضخامت، رنگ و توزیع ملانین بهراحتی از والدین به فرزندان منتقل میشود و این امر میتواند بر تیرگی زیر چشم تأثیر بگذارد. کمخوابی: یکی از مهمترین عوامل ایجاد تیرگی زیر چشم، کمخوابی است. خواب ناکافی باعث اختلال در گردش خون زیر پوست و در نتیجه بروز تیرگی و خستگی در ناحیه چشم میشود. کمبود آب بدن: کم آبی باعث خشک شدن رگهای خونی و اختلال در گردش خون میشود که این امر میتواند به تیرگی زیر چشم منجر شود. نور مستقیم آفتاب: نور خورشید میتواند تولید ملانین را افزایش دهد و در نتیجه به تیرگی پوست اطراف چشم کمک کند. مصرف سیگار و مواد اعتیادآور: مصرف مواد مخدر، الکل و کافئین میتواند باعث کاهش جریان خون در رگها شود و به تیرگی زیر چشم منجر شود. کمبود ویتامین: ویتامینهای E، C، D و K برای شادابی و طراوت پوست حیاتی هستند. رژیم غذایی نادرست میتواند منجر به کاهش این ویتامینها و در نتیجه تیرگی پوست شود. مشکلات پزشکی: مشکلات مربوط به گوارش (کبد، کلیه و معده)، اختلالات تیروئیدی و مشکلات عصبی نیز میتوانند باعث تیرگی زیر چشم شوند. سن: با افزایش سن، بهخصوص در میانسالی، احتمال بروز تیرگی زیر چشم افزایش مییابد. این امر میتواند بهدلیل کاهش کلاژن و الاستین پوست باشد. مشکلات تغذیهای: رژیمهای غذایی نادرست، بهویژه رژیمهای لاغری و مصرف غذاهای ناسالم، میتواند به تیرگی زیر چشم کمک کند. آلرژی و حساسیتهای فصلی: آلرژیها میتوانند باعث التهاب و خشکی پوست در ناحیه چشم شوند و در نتیجه تیرگی زیر چشم را افزایش دهند. اختلالات قاعدگی: خونریزیهای شدید و طولانیمدت میتوانند منجر به بروز تیرگی زیر چشم شوند. کمخونی و کمبود آهن: کمبود آهن و برخی اختلالات خونی نیز میتواند به تیرگی زیر چشم منجر شود. تجمع رنگدانهها: تجمع رنگدانهها در ناحیه زیر چشم بهدلیل عواملی چون ژنتیک، تابش نور خورشید و یا تغییرات هورمونی میتواند باعث تیرگی پوست شود. برای کاهش تیرگی زیر چشم، شناسایی علت اصلی و اتخاذ تدابیر مناسب، از جمله درمانهای پزشکی و تغییرات در سبک زندگی، ضروری است. درمان تیرگی زیر چشم درمان تیرگی زیر چشم میتواند به روشهای مختلفی انجام شود که بسته به نوع و شدت تیرگی، شرایط فرد و مشاوره پزشک متفاوت است. در زیر به برخی از روشهای رایج درمان سیاهی زیر چشم اشاره میشود: 1. لیزر درمانی لیزرهای لایهبردار: این نوع لیزر، لایههای خارجی پوست را که حاوی ملانین اضافی هستند، برمیدارد و به بهبود گردش خون در لایههای زیرین پوست کمک میکند. لیزرهای غیرلایهبردار: این لیزرها با تحریک تولید کلاژن، به بهبود بافت و سفت شدن پوست کمک میکنند. اثرات جانبی این نوع لیزرها معمولاً کمتر از لیزرهای لایهبردار است. 2. کربوکسیتراپی این روش شامل تزریق گاز کربن دیاکسید به ناحیه مورد نظر است که به بهبود گردش خون و تولید کلاژن کمک میکند. این روش سریع و غیرجراحی است. 3. تزریق ژل و فیلر هدف از این روش، پر کردن و روشن کردن ناحیه زیر چشم است. فیلرها به بهبود ظاهر و کاهش چین و چروکها کمک میکنند. 4. تزریق PRP (پلاسمای غنی از پلاکت) این روش با استفاده از پلاسمای خود بیمار، به تحریک تولید کلاژن و بهبود بافت پوست کمک میکند. PRP بهطور طبیعی پوست را ترمیم میکند و میتواند به کاهش تیرگی زیر چشم کمک کند. 5. رادیوفرکانسی این روش با گرم کردن کلاژنهای زیرین پوست، باعث سفت شدن و جوانسازی آن میشود. همچنین به کاهش پف زیر چشم کمک میکند. 6. مزوتراپی در این روش، ویتامینها و مواد مغذی به لایههای عمیق پوست تزریق میشوند تا کلاژنسازی را افزایش دهند و بهبود رنگ و بافت پوست زیر چشم کمک کنند. 7. بلفاروپلاستی این یک جراحی زیبایی برای بهبود ظاهر پلک پایین و کاهش تیرگی دور چشم است. در این روش، چربی اضافی برداشته میشود و پوست اضافی حذف میشود تا به ظاهر جوانتر و شادابتری برسیم. 8. تغییرات در سبک زندگی تغییرات ساده مانند خواب کافی، مصرف آب کافی، تغذیه مناسب و استفاده از کرمهای مرطوبکننده و ضد آفتاب میتواند به کاهش تیرگی زیر چشم کمک کند. انتخاب روش درمان بستگی به شرایط فردی و تشخیص پزشک دارد، بنابراین مشاوره با متخصص پوست یا جراح زیبایی قبل از هر گونه درمان ضروری است.
آر اف صورت در مشهد + هزینه 1403

آر اف صورت در مشهد + هزینه 1403 روش آر اف فرکشنال (RF Fractional) یکی از پیشرفتهترین تکنیکهای جوانسازی پوست است که به دلیل ویژگیهای کم تهاجمی و ایمنی بالا، مورد توجه بسیاری قرار گرفته است. این روش با استفاده از امواج رادیویی، به لایههای میانی پوست نفوذ کرده و کلاژنسازی را تحریک میکند، که نتیجه آن بهبود و شادابی پوست متقاضیان است. عوامل مؤثر بر هزینه آر اف صورت: 1. تعداد جلسات درمان تعداد جلسات درمانی بر اساس نوع مشکلات پوستی و میزان آسیبها متفاوت است. حداقل تعداد جلسات معمولاً سه جلسه است، اما در صورتی که مشکلات عمیقتر باشند، ممکن است نیاز به جلسات بیشتری باشد. مراقبتهای پس از درمان نیز میتوانند بر نتیجه و تعداد جلسات تأثیر بگذارند. 2. نوع و میزان قدرت دستگاه نوع و کیفیت دستگاهی که در درمان استفاده میشود، مستقیماً بر هزینه تأثیر دارد. دستگاههای پیشرفتهتر معمولاً هزینه بیشتری دارند و نتایج بهتری نیز ارائه میدهند. 3. ناحیهای که قرار است درمان شود ناحیهای که تحت درمان با آر اف قرار میگیرد و زمان صرفشده برای درمان آن، هزینه را تحت تأثیر قرار میدهد. هر چه ناحیه بزرگتر باشد و نیاز به زمان بیشتری برای درمان داشته باشد، هزینه نیز افزایش خواهد یافت. 4. تجربه و تخصص پزشک تخصص و تجربه پزشک نیز یکی از عوامل مهم در تعیین هزینه است. پزشکان با تجربه و ماهر معمولاً هزینههای بیشتری دریافت میکنند، اما این هزینهها معمولاً به نتیجه نهایی و کیفیت درمان میارزد. 5. کلینیک یا مرکز درمانی اعتبار و تجهیزات کلینیک نیز در هزینه تأثیرگذار است. کلینیکهای معتبر و با تجهیزات پیشرفته معمولاً هزینههای بیشتری را مطالبه میکنند، اما این به معنای ارائه خدمات با کیفیتتر و ایمنتر نیز هست. با در نظر گرفتن این عوامل، میتوان به یک برآورد دقیقتری از هزینه آر اف صورت رسید و انتخاب مناسبی بر اساس نیازها و شرایط شخصی انجام داد. درمان با آر اف صورت برای چه کسانی توصیه نمیشود؟ درمان با آر اف صورت برای برخی از افراد توصیه نمیشود، زیرا ممکن است به نتایج مطلوب نرسند و همچنین دچار عوارض جبرانناپذیری شوند. افرادی که نباید برای درمان با آر اف صورت هزینه کنند، عبارتند از: خانمهای باردار و شیرده: به دلیل تأثیرات ناشناخته بر روی جنین یا نوزاد، این افراد باید از این درمان پرهیز کنند. افرادی با فشار خون بالا: درمان با آر اف میتواند به افزایش فشار خون و عوارض ناشی از آن منجر شود. افرادی مبتلا به دیابت: کنترل قند خون در این افراد ممکن است تحت تأثیر قرار گیرد و خطر عفونتها نیز افزایش یابد. افرادی با سابقه سرطان: افرادی که به سرطان مبتلا هستند یا سابقه بافت سرطانی دارند، باید از این درمان پرهیز کنند، زیرا ممکن است وضعیتشان بدتر شود. افرادی با حساسیتهای پوستی: افرادی که دارای حساسیتهای پوستی هستند، ممکن است با استفاده از این روش دچار واکنشهای آلرژیک یا التهاب شوند. افرادی که به علت قرار گرفتن در معرض نور خورشید پوستشان شل شده است: این افراد ممکن است به عوارضی مانند سوختگی یا آسیب بیشتر پوستی دچار شوند. افرادی مبتلا به ویتیلیگو: درمان با آر اف میتواند به عدم تقارن و تغییر رنگ پوست در این افراد منجر شود. افرادی که دارای بیماری هموفیلی هستند: به دلیل خطر خونریزی، این افراد باید از درمان با آر اف اجتناب کنند. افرادی که در یک سال گذشته از داروی راکوتان استفاده کردهاند: این دارو میتواند حساسیت پوست را افزایش دهد و درمان را خطرناکتر کند. بهتر است قبل از اقدام به درمان با آر اف، با پزشک متخصص مشورت کنید تا مطمئن شوید که این روش برای شما مناسب است. مراقبتهای قبل از درمان با آر اف صورت: عدم استفاده از آرایش: در روز درمان، پوست بیمار باید عاری از آرایش باشد تا عملکرد آر اف فرکشنال تحت تأثیر قرار نگیرد. استفاده از کرم بیحسکننده: پزشک قبل از شروع درمان، پوست را با کرم بیحسکننده موضعی بیحس میکند تا بیمار در حین درمان درد احساس نکند. شستوشو و اصلاح ناحیه درمان: ناحیهای که قرار است درمان شود باید بهخوبی شسته، نظافت و اصلاح گردد. زمانبندی با سایر روشهای جوانسازی: اگر از روشهای جوانسازی مانند میکرونیدلینگ یا هایفوتراپی استفاده کردهاید، باید حداقل سه ماه منتظر بمانید تا از درمان آر اف استفاده کنید. عدم وجود پد فلزی یا طلا: در بدن و ناحیه تحت درمان نباید هیچ نوع پد فلزی یا طلا وجود داشته باشد. مراقبتهای بعد از درمان با آر اف فرکشنال: اجتناب از تحریک پوست: در روزهای اول بعد از درمان، از هرگونه فعالیتی که باعث تحریک پوست میشود، خودداری کنید. این موارد شامل شنا، قرار گرفتن در معرض مواد شیمیایی و نور مستقیم خورشید است. نگران پوسته پوسته شدن نباشید: اگر پوست شما پوسته پوسته شد، نگران نباشید. این امر طبیعی است و به معنی شکلگیری لایه جدید و ریزش لایه قدیمی است. تنها از کرمهای مرطوبکننده توصیهشده توسط پزشک استفاده کنید. اجتناب از آرایش غلیظ: توصیه میشود حداقل تا یک روز بعد از درمان، از آرایش غلیظ و استفاده از لوازم آرایشی خودداری کنید. رعایت نکات پزشک: بهترین پیشنهادها و مراقبتهای پس از درمان را پزشک به شما اطلاع خواهد داد و باید به آنها توجه کنید. با رعایت این نکات، میتوانید به نتایج بهتری از درمان با آر اف صورت دست یابید و از عوارض جانبی جلوگیری کنید.
جوانسازی پوست صورت با لیزر در مشهد

جوانسازی پوست صورت با لیزر در مشهد جوانسازی پوست صورت با لیزر یکی از روشهای محبوب و مؤثر در بهبود ظاهر و سلامت پوست است. این روش به دلیل توانایی در رفع عیوب پوستی مانند چین و چروک، لکههای پوستی، جای زخم و افزایش قوام و شفافیت پوست، مورد توجه قرار گرفته است. لیزرها با تحریک تولید کلاژن و افزایش بازسازی سلولی، پوست را جوانتر و شادابتر میکنند. انواع مختلفی از لیزرها برای جوانسازی پوست استفاده میشوند، از جمله: لیزر CO2 فرکشنال: برای درمان چین و چروکهای عمیق، اسکارهای آکنه و بازسازی لایههای پوست مؤثر است. لیزر اربیوم: برای لایهبرداری پوست و درمان چین و چروکهای سطحی و متوسط به کار میرود. لیزر اندولیفت: یک روش جدید برای سفت کردن پوست و کاهش افتادگی است که با استفاده از فیبر نازک لیزری در زیر پوست انجام میشود و باعث تحریک کلاژنسازی و بهبود قوام پوست میشود. لیزر NIR (مادون قرمز نزدیک): به بهبود گردش خون و افزایش کلاژنسازی کمک میکند و در رفع خطوط ریز و شلی پوست موثر است. مزایای لیزر جوانسازی شامل: کاهش چین و چروک بهبود رنگ و بافت پوست رفع لکها و اسکارهای آکنه تحریک کلاژنسازی و بهبود قوام پوست کلینیکهای معتبر که از تجهیزات پیشرفته و تخصصهای حرفهای بهره میگیرند، میتوانند نتایج بسیار بهتری را برای کاربران فراهم کنند. روشهایی مثل اندولیفت صورت که در آن لیزر با دقت بالا به مناطق خاصی از پوست هدایت میشود، بدون نیاز به جراحی میتواند نتایج چشمگیری در کاهش افتادگی پوست و جوانسازی آن داشته باشد. عوارض جانبی جوانسازی پوست صورت با لیزر جوانسازی پوست صورت با لیزر اگرچه به عنوان یک روش ایمن و مؤثر شناخته میشود، اما میتواند عوارض جانبی خاصی نیز به همراه داشته باشد. این عوارض عموماً خفیف و موقت هستند، اما در برخی موارد، ممکن است عوارض جدیتری ایجاد شود. برخی از شایعترین و مهمترین عوارض جوانسازی پوست با لیزر عبارتند از: 1. قرمزی، تورم و خارش پوست قرمزی: ناشی از التهاب پوست پس از تابش لیزر است که به دلیل گرمای تولیدشده اتفاق میافتد. تورم: التهاب ناشی از لیزر ممکن است باعث تورم و سفتی پوست شود. خارش: خشکی و التهاب پوست ممکن است منجر به خارش شود. استفاده از کمپرس سرد و مرطوب و داروهای ضد التهاب مانند ایبوپروفن یا استامینوفن میتواند این عوارض را تسکین دهد. 2. افزایش حساسیت پوست به نور خورشید افزایش حساسیت: پس از جوانسازی با لیزر، پوست نسبت به اشعه ماوراء بنفش (UV) حساستر شده و در معرض آفتاب سوختگی قرار میگیرد. پیشگیری: استفاده منظم از کرم ضدآفتاب با SPF 30 یا بالاتر و پرهیز از نور خورشید در ساعات اوج تابش (10 صبح تا 4 بعد از ظهر) ضروری است. 3. تغییر رنگ پوست روشن شدن یا تیره شدن پوست: لیزر میتواند باعث کاهش یا افزایش رنگدانههای پوست شود و در نتیجه پوست روشنتر یا تیرهتر شود. این وضعیت میتواند به شکل موقت یا دائمی باشد. پیشگیری: انتخاب نوع لیزر مناسب بر اساس نوع پوست و تنظیمات دقیق لیزر توسط پزشک متخصص اهمیت زیادی دارد. 4. زخم یا سوختگی پوست سوختگی و زخم: اگر لیزر با شدت زیاد استفاده شود یا در صورت عدم رعایت مراقبتهای پس از درمان، ممکن است پوست دچار سوختگی یا زخم شود. پیشگیری: برای جلوگیری از این عارضه، انتخاب کلینیکهای معتبر و متخصصین با تجربه در اجرای این روش بسیار حیاتی است. همچنین، پیروی از دستورالعملهای مراقبتی پس از درمان از جمله استفاده از پمادهای تجویز شده توسط پزشک اهمیت زیادی دارد. 5. ایجاد اسکار (جای زخم) اسکار ممکن است در موارد نادر و به دلیل عفونت، سوختگی یا عدم مراقبت صحیح از پوست پس از درمان با لیزر ایجاد شود. برای به حداقل رساندن این عوارض، مهم است که قبل از انجام جوانسازی با لیزر، با یک متخصص پوست مشورت کرده و روش مناسب با نوع پوست و شرایط خود را انتخاب کنید. علاوه بر این، مراقبتهای دقیق پس از درمان و پیروی از توصیههای پزشک نقش مهمی در پیشگیری از عوارض دارد. مراقبتهای بعد از جوانسازی پوست صورت با لیزر مراقبتهای پس از جوانسازی پوست صورت با لیزر نقش بسیار مهمی در بهبود سریعتر و کاهش عوارض جانبی دارد. پس از انجام این روش، رعایت دقیق توصیههای پزشکی باعث میشود تا نتیجه بهتری حاصل شود و پوست به طور کامل بازسازی شود. مراقبتهای ضروری پس از جوانسازی پوست با لیزر عبارتند از: 1. استفاده از کرم ضد آفتاب با SPF 30 یا بالاتر حساسیت به نور خورشید: پس از لیزر، پوست شما نسبت به اشعههای ماوراء بنفش (UV) حساستر میشود. استفاده از کرم ضد آفتاب: ضروری است که از کرم ضد آفتاب با SPF 30 یا بالاتر استفاده کنید. هر دو ساعت یک بار یا پس از خیس شدن پوست، مجدداً ضد آفتاب بزنید. انتخاب ضد آفتاب مناسب: ترجیحاً از ضد آفتابهایی استفاده کنید که حاوی اکسید روی یا تیتانیوم دی اکسید باشند، زیرا این مواد به حفاظت بهتر از پوست در برابر اشعه UV کمک میکنند. 2. اجتناب از قرار گرفتن در معرض نور خورشید پرهیز از آفتاب مستقیم: تا چند هفته پس از درمان، باید از قرار گرفتن در معرض نور مستقیم خورشید بهویژه در ساعات اوج روز (10 صبح تا 4 بعد از ظهر) اجتناب کنید. استفاده از لباسهای محافظ: در صورت نیاز به بیرون رفتن، از کلاه لبهدار و لباسهای بلند محافظ استفاده کنید. 3. استفاده از مرطوب کننده خشکی پوست: لیزر میتواند باعث خشکی پوست شود. استفاده از مرطوب کنندههای بدون چربی به حفظ رطوبت و نرمی پوست کمک میکند. ترمیم پوست: مرطوب کنندهها التهاب و خارش ناشی از خشکی پوست را کاهش میدهند و فرآیند بهبود را سرعت میبخشند. 4. مصرف داروهای تجویز شده توسط پزشک کاهش التهاب و درد: پزشک ممکن است داروهایی مانند کرمهای ترمیمکننده، ضد التهاب یا مسکن تجویز کند. مصرف منظم این داروها به کاهش التهاب، تسکین درد و جلوگیری از عفونت کمک میکند. پرهیز از مصرف داروهای غیرمجاز: از مصرف داروهای خودسرانه و محصولاتی که ممکن است به پوست آسیب بزنند، خودداری کنید. 5. اجتناب از استفاده از مواد تحریککننده محصولات پوستی: از استفاده از محصولات پوستی که حاوی مواد تحریککننده مانند رتینوئیدها یا اسیدهای قوی هستند خودداری کنید، زیرا میتوانند باعث تحریک بیشتر
درمان جای جوش با لیزر در مشهد
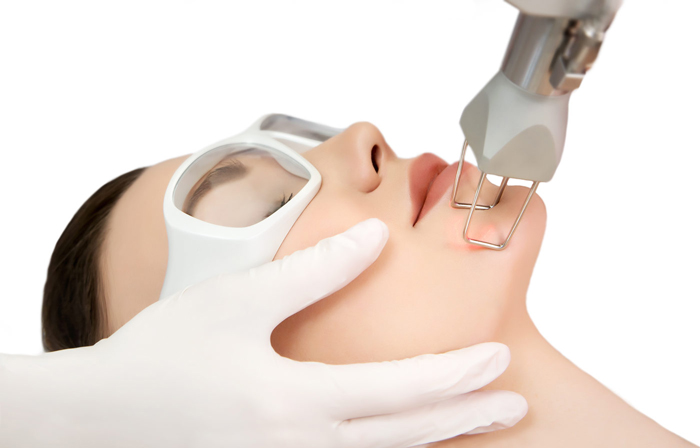
درمان جای جوش با لیزر در مشهد درمان لیزری برای از بین بردن لکههای ناشی از جوش، یکی از روشهای مؤثر برای بهبود ظاهر پوست و کاهش اثرات باقیمانده از جوشها است. در این روش، نور لیزر به لایههای بالایی پوست تابیده میشود تا بافت اسکار و لکههای پوستی را از بین ببرد و به رشد سلولهای جدید و سالم کمک کند. عوامل تأثیرگذار در هزینه لیزر درمانی جای جوش در سال ۱۴۰۳: نوع لیزر: انواع مختلف لیزرها برای درمان لکهها و اسکارهای پوستی وجود دارد، مانند لیزر CO2 و لیزر فراکشنال. هر نوع لیزر هزینههای متفاوتی دارد. عمق و شدت آسیب: شدت و عمق لکهها یا اسکارها میتواند بر هزینه درمان تأثیر بگذارد. لکههای عمیقتر و مقاومتر ممکن است نیاز به جلسات بیشتری داشته باشند. مساحت تحت درمان: هزینه درمان به میزان مساحت ناحیهای که باید درمان شود بستگی دارد. درمان نواحی بزرگتر ممکن است هزینه بیشتری داشته باشد. تعداد جلسات: ممکن است نیاز به چندین جلسه درمانی برای دستیابی به نتایج مطلوب باشد، که میتواند بر هزینه نهایی تأثیر بگذارد. تخصص پزشک: انتخاب متخصص پوست و مو با تجربه و ماهر نیز میتواند بر هزینه درمان تأثیر بگذارد. متخصصان با تجربه ممکن است هزینه بیشتری برای درمان دریافت کنند. محل کلینیک: موقعیت جغرافیایی کلینیک و هزینههای آن نیز بر هزینه درمان تأثیرگذار است. کلینیکهای معتبر و شناختهشده ممکن است هزینههای بیشتری داشته باشند. برای دریافت مشاوره دقیق و اطلاعات بهروز درباره هزینههای لیزر درمانی و بررسی بهترین گزینهها، پیشنهاد میشود با مشاوران و پزشکان کلینیک زیبایی مانا تماس بگیرید. آنها میتوانند اطلاعات دقیقی درباره هزینهها و فرآیند درمان ارائه دهند. انواع جوش و دلایل بوجود آمدن آنها جوشها به دلایل مختلفی بر روی پوست ظاهر میشوند و انواع مختلفی دارند که هر کدام ویژگیهای خاص خود را دارند. در ادامه به توضیح انواع جوشها و دلایل بوجود آمدن آنها میپردازیم: انواع جوشها: جوشهای سرسیاه: تعریف: این جوشها به دلیل تجمع چربی و سلولهای مرده در منافذ باز پوست ایجاد میشوند. ویژگی: رنگ سیاه یا قهوهای مایل به سیاه دارند که ناشی از اکسید شدن چربی در تماس با هوا است. جوشهای سرسفید: تعریف: این جوشها مشابه جوشهای سرسیاه هستند، اما منافذ پوستی مسدود شده و محتوای آنها زیر پوست باقی میماند. ویژگی: معمولاً به صورت برجستگیهای کوچک و سفید رنگ بر روی پوست ظاهر میشوند. جوشهای چرکی: تعریف: این جوشها شبیه به جوشهای سرسفید هستند، اما معمولاً با التهاب و قرمزی اطراف همراهند. ویژگی: دارای مرکز سفید یا زرد رنگی از چرک هستند و معمولاً دردناک هستند. ندولها: تعریف: این نوع جوشها بزرگ، دردناک و در عمق پوست قرار دارند. ویژگی: معمولا متورم و سخت بوده و به راحتی قابل مشاهده هستند. کیستها: تعریف: کیستها جوشهای پر از چرک هستند که در عمق پوست ایجاد میشوند. ویژگی: این جوشها میتوانند به ایجاد اسکار و جای زخم منجر شوند و معمولاً دردناک هستند. پاپولها: تعریف: پاپولها برآمدگیهای کوچک و قرمز یا صورتی هستند که به دلیل التهاب در پوست ایجاد میشوند. ویژگی: این برآمدگیها میتوانند به صورت گروهی ظاهر شوند و معمولاً دردناک نیستند. دلایل بوجود آمدن جوشها: تغییرات هورمونی: تعریف: هورمونهای آندروژن که در سنین نوجوانی و جوانی افزایش مییابند، میتوانند منجر به تولید زیاد چربی و بروز جوشها شوند. حساسیت به هورمونها: تعریف: حساسیت به هورمونهای آندروژن میتواند منجر به بروز جوشهای پوستی شود. آلودگی هوا: تعریف: آلودگی و ذرات محیطی میتوانند به منافذ پوست وارد شوند و باعث ایجاد جوش شوند. استرس: تعریف: استرس میتواند باعث افزایش تولید هورمونهای استروئیدی شده و به ایجاد جوشها منجر شود. محصولات مراقبتهای پوستی: تعریف: استفاده از محصولات پوستی با ترکیبات نامناسب میتواند موجب انسداد منافذ و ایجاد جوشها شود. مصرف داروها: تعریف: بعضی داروها میتوانند عوارضی مانند جوشهای پوستی را به همراه داشته باشند. ژنتیک: تعریف: تمایل به بروز جوشها ممکن است به صورت ژنتیکی به ارث برده شود. برای مدیریت و درمان جوشها، شناخت نوع و علت آنها میتواند به انتخاب روشهای درمانی مناسب کمک کند. مشاوره با پزشک متخصص پوست و مو برای انتخاب بهترین روش درمانی نیز توصیه میشود. مزایای درمان جای جوش با لیزر درمان جای جوش با لیزر دارای مزایای متعددی است که میتواند به بهبود قابل توجه پوست کمک کند. در ادامه به برخی از این مزایا اشاره میکنیم: مزایای درمان جای جوش با لیزر: تغییرات سریع: توضیح: یکی از مزایای اصلی لیزر درمانی این است که تغییرات قابل مشاهده به نسبت سریعتری رخ میدهند. به طور معمول، پس از یک هفته از درمان میتوانید نتایج اولیه را مشاهده کنید، در حالی که روشهای خانگی و محصولات پوستی ممکن است زمان بیشتری نیاز داشته باشند تا اثرات قابل توجهی را نشان دهند. مناسب برای زخمهای بزرگ: توضیح: لیزر درمانی به ویژه برای افرادی که دارای زخمهای بزرگ و عمیق ناشی از جوشها هستند، گزینهای مناسب است. این روش قادر است به عمق بافت پوست نفوذ کند و به بهبود قابل توجه زخمها کمک کند. بهبود عمقی: توضیح: لیزر درمانی میتواند به لایههای عمیق پوست نفوذ کرده و جای جوشهای عمقی را بهبود بخشد. این روش با تحریک تولید کلاژن و بازسازی بافت پوست به کاهش عمق و وضوح جای جوشها کمک میکند. دوران نقاهت کوتاه: توضیح: درمان لیزری معمولاً دوران نقاهت کوتاهی دارد و نیازی به استراحت طولانی ندارد. بسیاری از افراد میتوانند بلافاصله پس از درمان به فعالیتهای روزمره خود ادامه دهند. کمترین عوارض جانبی: توضیح: لیزر درمانی معمولاً با عوارض جانبی کمتری نسبت به برخی از روشهای درمانی دیگر همراه است و به طور کلی بهبود پوست به طور تدریجی و با حداقل درد صورت میگیرد. نتایج پایدار: توضیح: نتایج حاصل از درمان لیزری میتواند به طور قابل توجهی پایدار باشد، به شرطی که پس از درمان مراقبتهای مناسب از پوست انجام شود و عوامل ایجاد کننده جوشهای جدید کنترل شوند. در کل، درمان جای جوش با لیزر میتواند یک گزینه مؤثر برای بهبود ظاهر پوست و کاهش جای جوشها باشد. برای دریافت بهترین نتایج و انتخاب روش مناسب، مشاوره با یک متخصص پوست و مو توصیه میشود. چرا کلینیک مانا؟ کلینیک زیبایی مانا به دلایل زیر میتواند انتخاب مناسبی برای درمان لیزر جای جوش باشد: 1. تیم پزشکان متخصص و مجرب: توضیح: کلینیک مانا با تشکیل
درمان جوش های چرکی ( درمان های خانگی و کلینیکی)
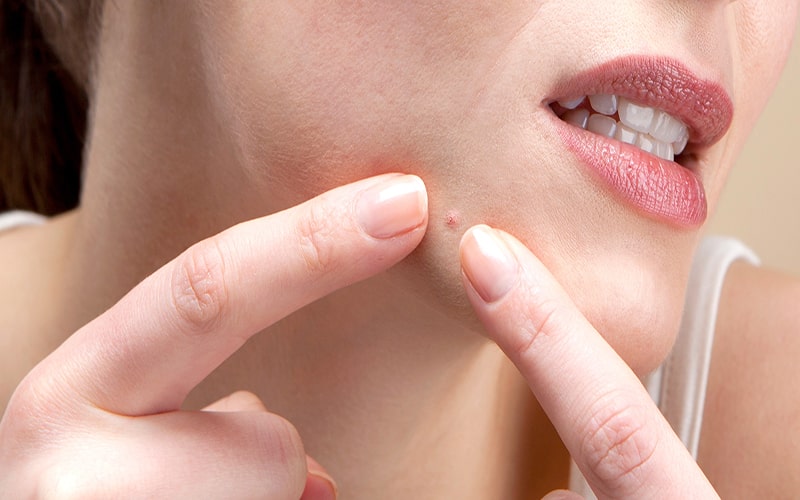
درمان جوش های چرکی ( درمان های خانگی و کلینیکی) جوشهای چرکی یا آکنه کیستیک یکی از شدیدترین انواع آکنه هستند و میتوانند تاثیرات قابل توجهی بر کیفیت زندگی فرد داشته باشند. این نوع آکنه معمولاً به شکل کیستهای بزرگ و دردناک که عمیقاً در زیر پوست قرار دارند، ظاهر میشود. این کیستها میتوانند باعث ایجاد زخمهای دائمی و اسکار شوند، به ویژه اگر درمان نشوند یا به درستی مدیریت نشوند. برای درمان جوشهای چرکی، اغلب نیاز به مداخله پزشکی است. پزشکان معمولاً درمانهای مختلفی را پیشنهاد میکنند که میتواند شامل: داروهای موضعی: مانند کرمها و پمادهای ضد باکتری یا ضد التهابی. داروهای خوراکی: مانند آنتیبیوتیکهای خوراکی یا داروهای هورمونی. رتینوئیدهای سیستمیک: مانند ایزوترتینوئین که در موارد شدید و مقاوم به درمان استفاده میشود. درمانهای فیزیکی: مانند درمانهای نوری یا لیزری برای کاهش التهاب و بهبود پوست. تزریقات استروئید: برای کاهش التهاب و اندازه کیستها. مشاوره با یک متخصص پوست (درماتولوژیست) میتواند بهترین راهکارها و درمانها را بر اساس وضعیت خاص شما تجویز کند. از خود درمانی و استفاده از محصولات غیرتجویزی بدون مشورت پزشک خودداری کنید تا از عوارض و تشدید وضعیت جلوگیری شود. علائم جوش های چرکی جوشهای چرکی یا آکنه کیستیک ویژگیهای مشخصی دارند که آنها را از سایر انواع آکنه متمایز میکند. علائم اصلی این نوع آکنه عبارتند از: جوشهای بزرگ و پر از چرک: این جوشها معمولاً به صورت برآمدگیهای بزرگ و متورم ظاهر میشوند که پر از چرک هستند و میتوانند به طور قابل توجهی بر روی پوست برآمده باشند. برآمدگیهای سفید بزرگ: جوشهای کیستیک معمولاً به شکل برآمدگیهای سفید یا زرد که حاوی چرک هستند، به نظر میرسند. این برآمدگیها میتوانند به راحتی قابل مشاهده باشند. کیستهای قرمز رنگ: کیستهای قرمز و ملتهب که در زیر پوست قرار دارند، یکی دیگر از علائم شایع آکنه کیستیک است. این کیستها معمولاً به صورت برآمدگیهای بزرگ و متورم و در بعضی موارد با رنگ قرمز قابل مشاهدهاند. حساسیت یا درد: جوشهای کیستیک معمولاً دردناک و حساس به لمس هستند. این درد میتواند ناشی از التهاب و فشار در ناحیه آسیب دیده باشد. محلهای معمولی ایجاد جوش: این نوع آکنه بیشتر بر روی صورت ظاهر میشود، اما میتواند در سایر نواحی بدن مانند قفسه سینه، بازوها، گردن، شانه، پشت کمر و پشت گوش نیز ایجاد شود. این نوع آکنه میتواند باعث ناراحتی و کاهش اعتماد به نفس شود، و درمان آن معمولاً نیاز به مداخله پزشکی دارد تا از بروز مشکلات جدیتر مانند اسکار جلوگیری شود. اگر علائم فوق را مشاهده کردید، مشاوره با یک متخصص پوست برای ارزیابی و درمان مناسب مهم است. علت ایجاد جوش های چرکی صورت جوشهای چرکی صورت به دلیل پیچیدگیهای مختلفی در سیستم پوست و عوامل خارجی به وجود میآیند. علل اصلی ایجاد آکنه کیستیک به شرح زیر است: تغییرات هورمونی: تغییرات هورمونی ناشی از بلوغ، بارداری یا یائسگی میتواند به افزایش تولید سبوم (چربی طبیعی پوست) منجر شود، که این خود موجب بسته شدن منافذ و ایجاد جوشهای چرکی میشود. در دوران بلوغ، تغییرات هورمونی معمولاً به اوج خود میرسد و میتواند موجب بروز آکنه کیستیک شود. بیماریهای مختلف: بیماریهایی مانند سندرم تخمدان پلیکیستیک (PCOS) میتوانند باعث تغییرات هورمونی و افزایش تولید سبوم شوند، که به نوبه خود موجب بروز آکنه کیستیک میشود. این بیماریها معمولاً با اختلالات هورمونی و مشکلات متابولیکی همراه هستند. مصرف داروها و قرصهای جلوگیری از بارداری: برخی از داروها و قرصهای جلوگیری از بارداری میتوانند بر سطح هورمونهای بدن تأثیر بگذارند و در نتیجه به بروز آکنه کمک کنند. تغییرات در هورمونها میتواند بر تعادل سبوم و عملکرد پوست تأثیر بگذارد. استرس و تنش روانی: استرس و تنش روانی میتوانند به افزایش تولید هورمونهای استرس (مانند کورتیزول) منجر شوند، که به نوبه خود باعث افزایش تولید سبوم و التهاب پوست میشود. این میتواند به بروز آکنه کیستیک منجر شود. ژنتیک: ژنتیک نقش مهمی در تمایل به بروز آکنه کیستیک ایفا میکند. اگر اعضای خانواده شما به آکنه شدید مبتلا باشند، احتمال بروز آکنه کیستیک در شما نیز افزایش مییابد. در مجموع، آکنه کیستیک نتیجه تعامل چندین عامل است و درمان مؤثر آن نیاز به شناسایی و مدیریت این عوامل دارد. مشاوره با متخصص پوست میتواند به تعیین علت دقیق و انتخاب بهترین درمان کمک کند. درمان خانگی جوش های چرکی درمان خانگی جوشهای چرکی و دردناک میتواند به کاهش التهاب و تسکین علائم کمک کند، اما باید توجه داشته باشید که درمانهای خانگی به تنهایی ممکن است کافی نباشند و برای درمان کامل به مشاوره پزشکی نیاز است. در ادامه روشهای خانگی برای مدیریت جوشهای چرکی و دردناک آورده شده است: ترکاندن جوشهای چرکی ممنوع!: ترکاندن جوشهای چرکی میتواند باعث گسترش عفونت و التهاب شود و احتمال بروز جای زخم را افزایش دهد. برای جلوگیری از تشدید وضعیت، از دستکاری جوشهای چرکی خودداری کنید و به درمانهای مناسبتری روی بیاورید. استفاده از کمپرس یخ: قرار دادن یک تکه یخ درون پارچه تمیز و قرار دادن آن روی جوشهای چرکی میتواند به کاهش التهاب و درد کمک کند. یخ به کاهش جریان خون در ناحیه مورد نظر کمک کرده و به تسکین علائم کمک میکند. رعایت روتین مراقبت از پوست: از محصولات پوستی ملایم و مناسب نوع پوست خود استفاده کنید. از مصرف مرطوبکنندههای سنگین و معطر خودداری کنید که ممکن است باعث انسداد منافذ و تشدید جوشها شوند. برای مدتی با آینه قهر باشید: کم کردن توجه به جوشها و جلوگیری از زوم کردن بیش از حد به آنها میتواند به کاهش وسوسه برای دستکاری آنها کمک کند. این کار میتواند به جلوگیری از آسیب بیشتر به پوست کمک کند. حوله و روبالشی خود را عوض کنید: شستوشوی منظم حولهها و روبالشیها کمک میکند تا از تجمع باکتریها و آلودگیها جلوگیری شود. این امر میتواند به جلوگیری از تشدید جوشها کمک کند. استرس خود را کنترل کنید: استرس میتواند وضعیت آکنه را بدتر کند. به دنبال راهکارهایی برای کاهش استرس مانند مدیتیشن، یوگا یا تمرینات تنفسی باشید. خواب کافی داشته باشید: خواب کافی و با کیفیت به بهبود سلامت کلی بدن و پوست کمک میکند. سعی کنید هر شب 7 تا 8 ساعت خواب داشته باشید. تحرک کافی داشته باشید: ورزش منظم و تحرک کافی میتواند به بهبود سیستم لنفاوی
پیشگیری و درمان پوست پرتقالی

پیشگیری و درمان پوست پرتقالی پوست پرتقالی، که بهطور علمی به آن “پوست با ظاهر زبری” گفته میشود، به دلایل مختلفی ایجاد میشود. در ادامه، به برخی از علل و درمانهای مرتبط با این مشکل پرداخته شده است: علتهای بوجود آمدن پوست پرتقالی چربی بیش از حد پوست: غدد سباسه (چربی) در پوست ممکن است بیش از حد فعال شده و چربی زیادی تولید کنند. این چربی اضافی میتواند منافذ پوست را مسدود کرده و باعث بزرگ شدن آنها شود. ژنتیک: برخی افراد بهطور ژنتیکی مستعد مشکلات پوستی از جمله پوست پرتقالی هستند. این مسئله میتواند به دلیل وراثت و خصوصیات پوست فرد باشد. افزایش سن: با افزایش سن، خاصیت ارتجاعی پوست کاهش مییابد و پوست ممکن است شل شده و منافذ بزرگتر به نظر برسند. قرار گرفتن در معرض نور خورشید: تابش مداوم و مستقیم نور خورشید میتواند به سلولهای پوست آسیب برساند، کلاژن و الاستین پوست را تخریب کند و موجب بزرگ شدن منافذ شود. آلودگی هوا: آلودگیهای محیطی و ذرات معلق در هوا میتوانند منافذ پوست را مسدود کرده و باعث بروز پوست پرتقالی شوند. رژیم غذایی نامناسب: مصرف زیاد غذاهای چرب و شیرین میتواند به ایجاد پوست پرتقالی کمک کند، زیرا ممکن است به تولید بیشتر چربی و مشکلات دیگر پوست منجر شود. راه های درمان پوست پرتقالی برای درمان پوست پرتقالی، روشهای مختلفی وجود دارد که میتوانند به بهبود وضعیت پوست کمک کنند. این روشها بهطور کلی به دو دسته مراقبتهای روزانه و روشهای درمانی پزشکی تقسیم میشوند. در ادامه به توضیح هر یک از این روشها پرداخته شده است: مراقبتهای روزانه از پوست تمیز کردن منظم پوست: استفاده از پاککنندههای ملایم و مناسب برای نوع پوست (چرب، مختلط، یا حساس) میتواند به کاهش چربی اضافی و جلوگیری از انسداد منافذ کمک کند. شستشو روزانه صورت با شویندههای غیر چرب میتواند پوست را تازه و تمیز نگهدارد. مرطوبکنندهها: استفاده از مرطوبکنندههای سبک و غیرکومدوژنیک (یعنی محصولاتی که منافذ را مسدود نمیکنند) میتواند به حفظ رطوبت پوست و جلوگیری از خشکی آن کمک کند. استفاده از ضدآفتاب: کرمهای ضدآفتاب با SPF مناسب برای محافظت از پوست در برابر آسیبهای ناشی از نور خورشید و جلوگیری از پیری زودرس پوست ضروری هستند. لایهبرداری پوست لایهبرداری شیمیایی: محصولات حاوی اسید سالیسیلیک، اسید گلیکولیک یا دیگر اسیدهای میوه میتوانند به حذف سلولهای مرده پوست و کاهش اندازه منافذ کمک کنند. این مواد فعال با لایهبرداری ملایم، به بهبود بافت پوست کمک میکنند. لایهبرداری مکانیکی: استفاده از اسکرابهای ملایم یا برسهای لایهبردار میتواند به پاکسازی پوست و کاهش زبری آن کمک کند. این روش باید بهطور منظم و با دقت انجام شود تا از آسیب به پوست جلوگیری شود. استفاده از محصولات مراقبت از پوست حاوی مواد فعال اسید سالیسیلیک: این اسید به عمق منافذ پوست نفوذ کرده و به پاکسازی چربی اضافی و سلولهای مرده کمک میکند. همچنین به کاهش التهاب و جوشهای ناشی از انسداد منافذ کمک میکند. اسید گلیکولیک: اسید گلیکولیک یک آلفا هیدروکسی اسید (AHA) است که به لایهبرداری ملایم پوست و بهبود بافت آن کمک میکند. این ماده به افزایش تولید کلاژن و کاهش منافذ بزرگ کمک میکند. رتینول: رتینول یک فرم از ویتامین A است که به تحریک تولید کلاژن و بهبود بافت پوست کمک میکند. استفاده منظم از رتینول میتواند به کاهش ظاهر منافذ و بهبود زبری پوست کمک کند. روشهای درمانی پزشکی میکرودرم ابریژن: در این روش، لایهبرداری سطحی با استفاده از دستگاههای مخصوص انجام میشود. این درمان میتواند به کاهش زبری پوست و بهبود ظاهر منافذ کمک کند. درمان با لیزر: لیزر درمانی میتواند به کوچک کردن منافذ پوست، کاهش چربی اضافی و بهبود کیفیت پوست کمک کند. این روش به تحریک تولید کلاژن و بهبود بافت پوست کمک میکند. میکرونیدلینگ: در این روش، از سوزنهای ریز برای ایجاد آسیبهای کنترل شده در پوست استفاده میشود. این فرآیند باعث تحریک تولید کلاژن و الاستین در پوست شده و به بهبود بافت و ظاهر منافذ کمک میکند. نکات تکمیلی رژیم غذایی سالم: مصرف میوهها، سبزیجات و آب کافی میتواند به سلامت پوست کمک کند و مشکلات پوستی را کاهش دهد. پرهیز از محصولات تحریککننده: استفاده از محصولات مراقبتی که حاوی مواد تحریککننده یا قوی هستند، میتواند به پوست آسیب برساند و مشکلات را تشدید کند. در نهایت، برای انتخاب بهترین روش درمانی، مشاوره با یک متخصص پوست میتواند کمککننده باشد تا روشهای مناسب و مؤثر برای وضعیت خاص پوست شما تجویز شود. راه های پیشگیری از پوست پرتقالی برای پیشگیری از پوست پرتقالی و حفظ سلامت و زیبایی پوست، انجام اقدامات زیر بسیار مفید است: مراقبت روزانه از پوست استفاده از مرطوبکننده: استفاده روزانه از مرطوبکنندههای مناسب برای نوع پوست شما به حفظ رطوبت و نرمی پوست کمک میکند. این کار میتواند از خشکی و تولید چربی اضافی جلوگیری کند که ممکن است به بروز پوست پرتقالی منجر شود. استفاده از ضدآفتاب: بهطور روزانه از کرمهای ضدآفتاب با SPF مناسب استفاده کنید تا پوست شما از آسیبهای ناشی از تابش UV محافظت شود. این کار به جلوگیری از پیری زودرس پوست و بزرگ شدن منافذ کمک میکند. مراقبتهای بهداشتی استفاده از پاککنندههای ملایم: برای شستشوی پوست، از پاککنندههای ملایم و مناسب برای نوع پوست خود استفاده کنید. پاککنندههای حاوی مواد خشن یا مواد شیمیایی قوی میتوانند به پوست آسیب برسانند و باعث تحریک و التهاب شوند. اجتناب از آرایش سنگین: از استفاده بیش از حد از محصولات آرایشی سنگین و ماتکنندهها خودداری کنید. این محصولات میتوانند منافذ را مسدود کرده و به مشکلات پوستی دامن بزنند. استفاده از محصولات آرایشی غیرکومدوژنیک (غیر مسدودکننده منافذ) توصیه میشود. لایهبرداری و مراقبتهای اضافی استفاده منظم از لایهبردارها: لایهبرداری ملایم با استفاده از محصولات حاوی اسیدهای میوه، اسید سالیسیلیک یا اسکرابهای ملایم به حذف سلولهای مرده پوست و کاهش اندازه منافذ کمک میکند. این کار باید بهطور منظم ولی ملایم انجام شود تا از تحریک پوست جلوگیری شود. مراقبت از پوست در برابر آلودگی: در صورت قرار گرفتن در معرض آلودگی هوا یا مواد شیمیایی، پوست خود را بهطور منظم بشویید و از محصولات مراقبتی که حاوی آنتیاکسیدانها هستند استفاده کنید تا آسیبهای ناشی از آلودگی را کاهش دهید. سبک زندگی سالم رژیم غذایی متعادل: مصرف غذاهای سالم و متعادل، شامل میوهها، سبزیجات
لیزر فرکشنال چیست و چه کاربردی دارد؟
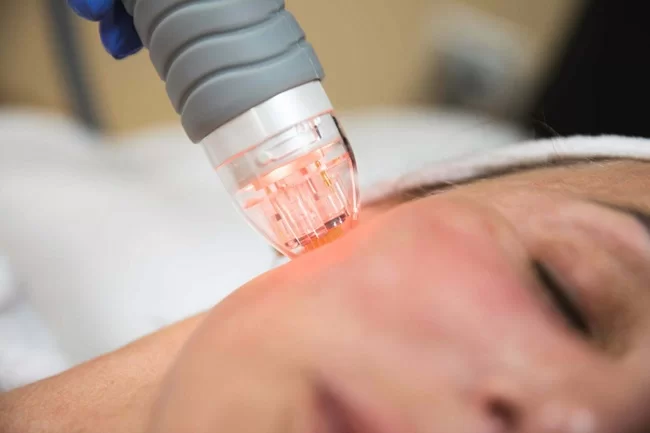
لیزر فرکشنال چیست و چه کاربردی دارد؟ لیزر فراکشنال یک فناوری لیزری پیشرفته است که برای بهبود استحکام و زیبایی پوست استفاده میشود. این تکنولوژی از یک منبع نوری لیزر استفاده میکند تا نور به صورت الگوهای متعدد و کوچکی به سطح پوست تابانده شود. این الگوها به نام “فراکشن” هستند، یعنی نور به صورت فراکشنهای کوچک و منظمی تابانده میشود. به طور کلی لیزر فراکشنال برای دو هدف اصلی مورد استفاده قرار میگیرد: ترمیم و بهبود ساختار پوست: با تابش نور لیزر به نقاط خاصی از پوست، این تکنولوژی میتواند بهبود در خطوط و چینهای ریز، جوش، نقاط خاص افتتاحی پوست، و دیگر علایم پیری موثر باشد. تحریک تولید کلاژن: لیزر فراکشنال با ایجاد حرارت در بافتهای پوست، تولید کلاژن را تحریک میکند. کلاژن یک پروتئین مهم است که به حفظ ساختار و انعطاف پوست کمک میکند. با افزایش تولید کلاژن، پوست بهبود مییابد و ظاهر جوانتری به خود میگیرد. این تکنولوژی معمولاً در درمانهای زیبایی، لیفت پوست، کاهش چین و چروک، و بهبود ساختار پوست مورد استفاده قرار میگیرد. همچنین، لیزر فراکشنال به دلیل اینکه به صورت فراکشنال تاثیر میگذارد، زمان بازیابی پوست کمتر و کمترین میزان خطرات و عوارض را ارائه میدهد نسبت به برخی دیگر از روشهای لیزری. کاربرد و مزایای لیزر CO2 فراکشنال با گذر زمان و افزایش سن، فعالیتهای طبیعی مانند تولید کلاژن و ساختارهای حمایتی پوست کاهش مییابند، که به پوست انعطاف و جوانی خود را از دست میدهند. عوامل مختلفی نظیر تابش UV از نور خورشید، استفاده از تنبلکنندهها، و عوامل خارجی دیگر نیز میتوانند رنگپریدگی، چین و چروکهای پوست را تشدید کنند. در زیر به برخی از مزایا و نکات مهم استفاه از لیزر CO2 فراکشنال اشاره میشود: رفع خطوط و چینوچروکهای ظریف: لیزر فراکشنال میتواند خطوط پنجه کلاغی اطراف چشم و خطوط بین ابروها را بهبود بخشد و سطح پوست را جوانتر نماید. رفع زخمهای سطحی و آثار آکنه: این تکنولوژی به عنوان یک درمان موثر برای رفع زخمهای سطحی، جوشها و آثار آکنه شناخته شده است. رنگدانهسازی و کاهش لکههای پیری: لیزر فراکشنال میتواند به حداقل رساندن لکههای پیری و رفع نقاط تیره رنگ پوست کمک کند. درمان آسیبهای ناشی از نور خورشید: لیزر فراکشنال میتواند آسیبهای ناشی از تابش نور خورشید را بهبود بخشد و کمک به بهبود آسیبهای خطرناک پوست کند. درمان اکتینیک کراتوز (AK): این لیزر میتواند در درمان AK، یک بیماری پوستی پیش سرطانی، موثر باشد. به حداقل رساندن منافذ باز پوست: لیزر فراکشنال میتواند با کاهش اندازه منافذ پوست، پوست را صافتر و جلوه جوانتری به آن ببخشد. اسکار (آکنه، جراحی، سوختگی): درمان اسکارهای ناشی از آکنه، جراحی یا سوختگی از دیگر کاربردهای این تکنولوژی است. افزایش قوام و استحکام پوست: لیزر فراکشنال با تحریک تولید کلاژن میتواند قوام و استحکام پوست را بهبود بخشد. جوانسازی پوست: از آنجا که این لیزر بهبود ساختار پوست را فراهم میکند، میتواند به جوانسازی پوست کمک کند. مهم است که هرکسی قبل از تصمیم به درمان با لیزر CO2 فراکشنال، با یک پزشک متخصص مشورت کند تا بهترین راهکار برای نیازهای خاص پوستی و زیبایی خود را دریافت کند. طریقه کار لیزر CO2 فراکشنال هدف گیری لیزر: از پرتوهای لیزر با طول موج 10600 نانومتر استفاده میکند که به طور خاص در محدوده infrared قرار دارد. این پرتوها قادر به نفوذ به عمق پوست هستند. تشکیل ستونهای اشعه: لیزر CO2 فراکشنال با ایجاد ستونهای اشعه به نام Microthermal Treatment Zone (MTZ) بر روی سطح پوست عمل میکند. هر MTZ یک نقطه کوچک با ابعاد ظریف است که لیزر بر روی آن تمرکز دارد. تحریک حرارتی: این اشعه لیزر با تابش به پوست، حرارت را در نقاط MTZ ایجاد میکند. حرارت موضعی به سلولهای پوست منتقل میشود و باعث تحریک تولید کلاژن و ایجاد فرآیندهای ترمیمی در پوست میشود. لایهبرداری فراکشنال: تفاوت اصلی لیزر CO2 فراکشنال با لیزرهای تخریبی این است که تنها بخش کوچکی از پوست (MTZ) تحت تأثیر اشعه قرار میگیرد. این باعث میشود که فقط بخشهای مختصری از سطح پوست لایهبرداری شود، در حالیکه سایر نقاط پوست سالم باقی میمانند. پاکسازی پوست: در ادامه، پوست شروع به پاکسازی از ناحیههای لایهبرداری شده میکند. این باعث حذف آثار آسیب و پوست مرده میشود. تحریک تولید کلاژن: تحریک تولید کلاژن در ناحیههای تحت تأثیر لیزر، باعث تقویت و جوانسازی پوست میشود. کلاژن به عنوان پروتئین حمایتی اصلی پوست به افزایش قوام و انعطاف پوست کمک میکند. بازسازی پوست: پوست بازسازی میشود و علائم جوانسازی، کاهش چروکها، رفع لکهها و بهبود ساختار پوست دیده میشود. تاثیرات لیزر CO2 فراکشنال بر پوست بر اساس نیازهای هر فرد متغیر است، و تعداد جلسات مورد نیاز نیز به ویژگیهای پوست و مشکلات مربوطه بستگی دارد. مشاوره با یک پزشک تخصصی در این زمینه اهمیت دارد تا بهترین برنامه درمانی بر اساس نیازهای فرد تعیین شود. مراقبتهای پس از انجام لیزر فراکشنال مراقبتهای پس از انجام لیزر فراکشنال مهم است تا بهبود سریعتر و بهتری در پوست حاصل شود. در زیر، توضیحاتی درباره هر یک از مراقبتها آورده شده است: استفاده از کیسه یخ: بلافاصله پس از جلسه لیزر، محل لیزر شده را با استفاده از کیسه یخ خنک کنید. این کار به کاهش التهاب و سرخی پوست کمک میکند. استفاده از کرم بعد از لیزر: از کرمها و ژلهای مخصوص پس از لیزر که توسط پزشک توصیه شدهاند، استفاده کنید. این کرمها به تسریع در بهبود التهابات پوست و کاهش قرمزی کمک میکنند. استفاده از ضدآفتاب: ضدآفتاب با SPF مناسب را به صورت منظم و هر 3 ساعت یکبار استفاده کنید. استفاده از ضدآفتاب کمک میکند تا پوست از اثرات مضر نور خورشید در دورههای بعدی محافظت شود. استفاده از کرم زینک اکساید: از کرمها یا لوسیونهای حاوی زینک اکساید بر روی محل لیزر شده استفاده کنید. این مواد به پوست کمک میکنند و ممکن است اثرات التهابی را کاهش دهند. استفاده از کرم روشنکننده: از کرمها یا محصولات روشنکننده استفاده کنید. این محصولات ممکن است اثرات جانبی موقتی مانند سیاهی پوست را کم کنند و به رنگدانههای پوست کمک کنند. استفاده از داروهای تجویز شده: اگر پزشک شما داروهای خاصی را تجویز کرده است، آنها را به دقت و به تعداد تعیین شده مصرف کنید. این


